Eclissi della vista: le MACULOPATIE
- Matilde Volpi
- 14 mar 2023
- Tempo di lettura: 6 min
Ciò che devi sapere sulle maculopatie: i sintomi, le cause, i fattori di rischio e le opzioni terapeutiche per proteggere la tua vista dalla degenerazione maculare.
Le maculopatie sono una categoria di patologie oculari che colpiscono la macula, la porzione centrale della retina responsabile della visione dettagliata e della percezione dei colori. Queste malattie rappresentano una delle principali cause di ipovisione e cecità, soprattutto tra gli anziani. Solo in Italia, infatti, ogni anno circa 20.000 persone sviluppano la forma degenerativa legata all'età di questa patologia.
Tuttavia, esistono diversi tipi di maculopatia, con sintomi simili ma cause diverse. Quando si manifesta, la maculopatia può causare una deformazione della visione centrale, rendendo le immagini distorte e annebbiate, ma risparmiando la visione laterale. In genere, entrambi gli occhi sono coinvolti, ma il fenomeno può manifestarsi con tempistiche diverse ed è progressivo e irreversibile (da qui la necessità di una diagnosi precoce e di un altrettanto rapido accesso ai trattamenti).
La prevenzione gioca un ruolo fondamentale nella lotta contro le maculopatie. Adottare uno stile di vita sano, evitare il fumo, proteggere gli occhi dai raggi solari e controllare regolarmente la propria vista sono tutti comportamenti che possono ridurre il rischio di sviluppare questa patologia.
Quali tipologie di maculopatie esistono?
La degenerazione maculare legata all’età (AMD o DMLE) è la forma più comune di maculopatia e colpisce principalmente le persone dai 50-60 anni in su. Si manifesta con la formazione di drusen, depositi di sostanze metaboliche sulla retina, e può portare alla distruzione delle cellule della macula. L’AMD può essere di tipo secco o umido. La forma secca è la più comune (circa l’80% dei casi) e si verifica quando le cellule della macula si deteriorano gradualmente, causando una perdita progressiva della vista centrale. La forma umida (o essudativa), invece, si verifica quando i vasi sanguigni crescono nella retina e iniziano a perdere sangue o liquidi, causando una rapida perdita della vista centrale.
La maculopatia diabetica è una complicanza del diabete e colpisce circa il 25% dei diabetici. Si verifica quando l’elevato livello di zucchero nel sangue danneggia i vasi sanguigni che nutrono la retina, causando danni alla macula. La maculopatia diabetica può essere di tipo non proliferativo o proliferativo. La forma non proliferativa è meno grave e si verifica quando i vasi sanguigni della retina si dilatano e si rompono, causando la formazione di depositi di sostanze giallastre, chiamati essudati, che interferiscono con la visione. La forma proliferativa, invece, è più grave ed è caratterizzata dalla crescita di nuovi vasi sanguigni anomali sulla retina. Questi nuovi vasi sanguigni sono fragili e possono facilmente rompersi, causando sanguinamenti nella cavità dell'occhio e la perdita di fluidi e proteine che interferiscono con la visione.
La maculopatia miopica colpisce i soggetti affetti da miopia elevata, ovvero un difetto visivo in cui l'occhio è troppo lungo rispetto alla sua potenza diottrica. La miopia elevata può causare un allungamento eccessivo dell'occhio che, a sua volta, può portare alla degenerazione della macula.
Altre maculopatie: malattie infiammatorie o infettive e lesioni traumatiche dell’occhio possono predisporre alla degenerazione maculare, ma esistono anche forme ereditarie o congenite di maculopatia, tutte alquanto rare, che insorgono in età infantile o giovanile, tra cui: malattia di Stardgardt (distrofia maculare giovanile), distrofia maculare pseudoinfiammatoria di sorsby, distrofia maculare tipo Butterfly, distrofia maculare della Carolina del Nord, distrofia vitelliforme (Malattia di Best), edema maculare cistoide dominante.
I sintomi
La maculopatia si manifesta con una serie di sintomi che possono variare a seconda della forma di patologia. I sintomi comuni sono:
Distorsione delle immagini: gli oggetti sembrano deformi, con linee curve o doppie, e le lettere possono apparire distorte.
Annebbiamento della vista centrale: si perde la capacità di vedere i dettagli o i particolari e la vista appare annebbiata.
Difficoltà nella lettura: le parole possono apparire sfocate o distorte e può essere difficile leggere anche con gli occhiali correttivi.
Difficoltà nella percezione dei colori: i colori possono apparire sbiaditi o offuscati.
Fotofobia: ipersensibilità alla luce e ai contrasti luminosi e cromatici.
Visione centrale offuscata o mancante: in casi avanzati, la visione centrale può essere completamente compromessa.

Le cause
Le cause della maculopatia sono molteplici e dipendono dal tipo specifico di maculopatia. Come abbiamo visto, alcune forme di maculopatia sono legate all'età, mentre altre possono essere causate da patologie come il diabete, la miopia o l'ipertensione. Alcune forme di maculopatia possono anche essere ereditarie, come la coroideremia o la malattia di Stargardt.
Inoltre, alcune attività o comportamenti possono aumentare il rischio di sviluppare una maculopatia, come il fumo di sigaretta, l'esposizione prolungata ai raggi solari e una dieta povera di nutrienti essenziali per la salute degli occhi, come la vitamina A e l'acido folico.
È importante sottolineare che, in molti casi, la causa specifica della maculopatia non è ancora del tutto compresa e ulteriori ricerche sono necessarie per una migliore comprensione della malattia.
Diagnosi
Per effettuare la diagnosi di maculopatia, il medico oculista esegue un esame oftalmologico completo, che include diversi test e strumenti diagnostici.
Uno dei test più importanti per la diagnosi di maculopatia è l'OCT (Optical Coherence Tomography) della macula. Si tratta di una tecnica di imaging che consente di ottenere immagini ad alta risoluzione della struttura della retina, inclusa la macula. L'OCT è in grado di rilevare eventuali alterazioni della struttura della retina e della macula, e di misurare lo spessore della retina e dello spazio tra le diverse strutture.
Un altro test importante per la diagnosi di maculopatia è l'angiografia con fluoresceina o fluorangiografia. Questa tecnica prevede l'iniezione di un colorante (fluoresceina) nel braccio del paziente, seguita dall'osservazione della sua diffusione nei vasi sanguigni della retina e della macula. La fluorangiografia può rilevare eventuali alterazioni dei vasi sanguigni della retina e della macula.
In alcuni casi, il medico oculista può anche eseguire una tomografia a coerenza ottica (TCO) della macula, che consente di ottenere immagini tridimensionali della struttura della macula.
Infine, il medico può anche eseguire un test di acuità visiva, che misura la capacità del paziente di distinguere i dettagli di un'immagine. Questo test può rilevare eventuali alterazioni della visione centrale, che sono tipiche delle maculopatie.
A questo link è possibile effettuare un auto-test per verificare la presenza di eventuali disturbi visivi.
(Attenzione: questo test non sostituisce in alcun modo la visita oculistica completa, ma è mirato a individuare la presenza di disturbi visivi che nella vita di tutti i giorni potrebbero passare inosservati.)
La griglia di Amsler
La griglia di Amsler è uno strumento di screening utilizzato per valutare la salute della macula. Essa è costituita da una griglia rettangolare con linee verticali e orizzontali e un punto di riferimento centrale. Il paziente è invitato a fissare il punto centrale e a segnalare qualsiasi distorsione, deformazione, mancanza di linee o punti mancanti nella griglia.
Il test della griglia di Amsler è facile e veloce da eseguire e può essere utilizzato anche come test di monitoraggio per controllare la progressione delle maculopatie e l'efficacia delle terapie.
Puoi provare a eseguire il test utilizzando l'immagine qui sotto. Tuttavia, ciò non sostituisce un esame completo dell'occhio eseguito da un medico oftalmologo.
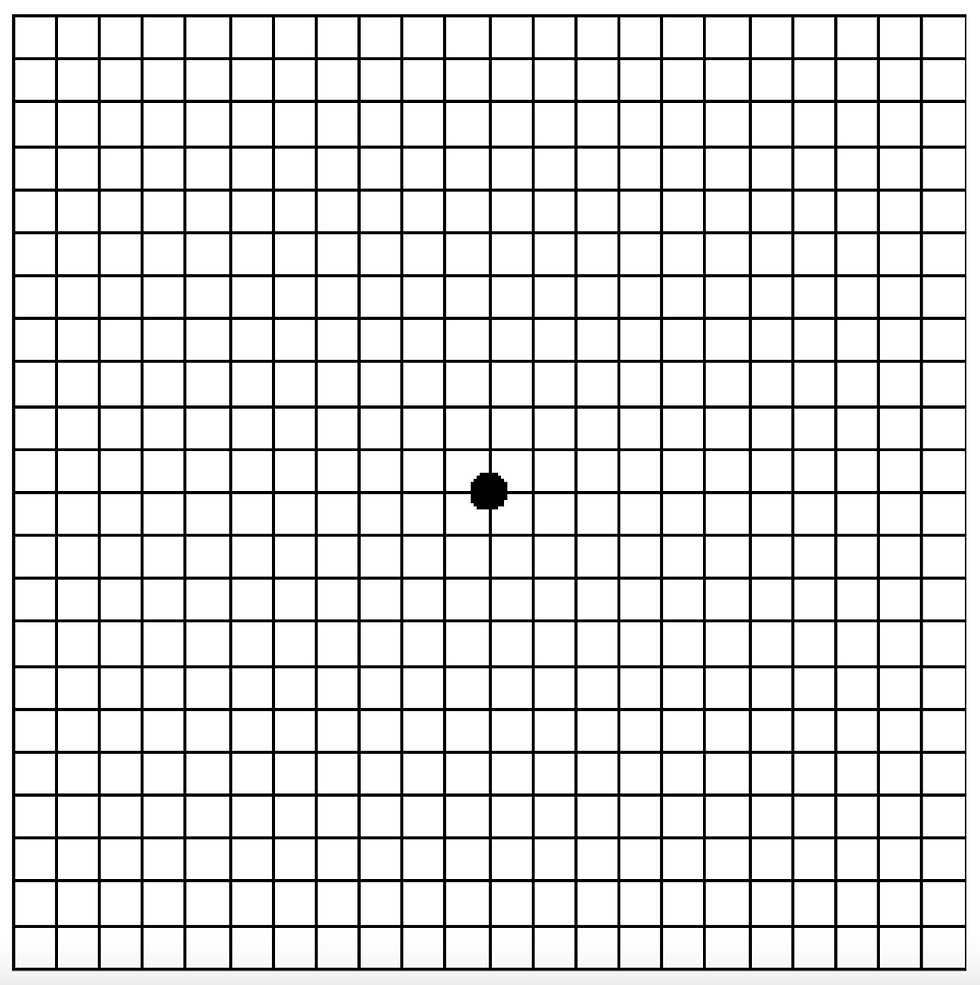
Come eseguire il test:
Mettere gli occhiali da lettura e tenere la griglia a una distanza di 30 – 45 cm.
Coprire un occhio.
Guardare direttamente al centro della griglia con l’occhio scoperto.
Mentre si guarda il punto centrale della griglia notare se le linee appaiono rette o se qualsiasi zona appare distorta, o sfocata o scura.
Ripetere con l’altro occhio.
Se una qualsiasi zona della griglia appare ondulata, sfocata o scura, contattare immediatamente l’oculista.
Terapie
Ogni tipologia di maculopatia ha conseguenze e trattamenti diversi.
La maculopatia, soprattutto nella sua forma senile, quella più comune, in genere non porta alla cecità perché la visione laterale, o periferica, viene preservata. Diverso il caso della maculopatia diabetica, in cui il danno oculare è più generale e alla degenerazione maculare può associarsi quella retinica (retinopatia diabetica) con conseguente perdita totale della vista.
Esistono diverse terapie per arginare i danni indotti dalle maculopatie, che variano a seconda delle cause sottostanti e della gravità della malattia.
Ecco alcune delle terapie più comuni:
Terapie farmacologiche: ci sono diverse categorie di farmaci che possono essere utilizzati per trattare le maculopatie, tra cui gli anti-VEGF (inibitori del fattore di crescita vascolare endoteliale), i corticosteroidi, i farmaci immunosoppressori e gli antibiotici. Questi farmaci possono essere somministrati attraverso iniezioni intraoculari, compresse o collirio.
Laserterapia: la laserterapia può essere utilizzata per trattare alcune forme di maculopatia, come la degenerazione maculare legata all'età. Il laser viene utilizzato per distruggere selettivamente le cellule anomale nella retina.
Fotocoagulazione: la fotocoagulazione utilizza un laser per sigillare le lesioni della retina. Questo può essere utile per trattare alcune forme di maculopatia, come la retinopatia diabetica.
Chirurgia: in alcuni casi, la chirurgia può essere necessaria per trattare la maculopatia. Ad esempio, la vitrectomia può essere utilizzata per rimuovere il liquido vitreale dalla cavità dell'occhio e sostituirlo con una soluzione salina.
In generale, l'obiettivo del trattamento delle maculopatie è quello di mantenere la visione residua e rallentare la progressione della malattia. È importante consultare un oculista o un retinologo per determinare la terapia più appropriata per la propria situazione.
Eye Symposium Milano 2022
Se desideri saperne di più sulle maculopatie e sull'avanzamento della ricerca in questo ambito, puoi guardare il video del convegno Eye Symposium Milano 2022 - Maculopatie: prevenzione, cure, ricerca, convegno a cadenza biennale organizzato dalla Fondazione Paolina Brugnatelli dedicato al dialogo medico-scientifico in ambito oftalmico.




Commenti